脑肿瘤如何将免疫细胞变成癌症生长的人质
研究人员描述了一种细胞“斯德哥尔摩综合征”,但也确定了一种治疗侵袭性和致命胶质母细胞瘤的潜在新药靶点
发布日期
由:
- 斯科特LaFee
分享:
文章内容
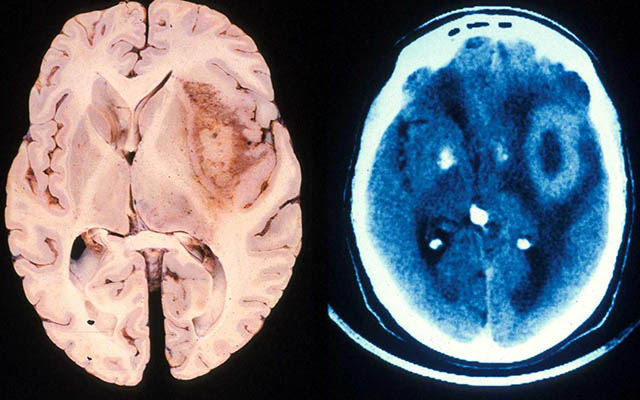
被称为胶质母细胞瘤的脑肿瘤是最具侵略性和最恶性的癌症之一。无治疗的中位生存期仅为9个月;加上标准护理手术和放化疗,需要15到16个月。病人很少能活过几年。只有一小部分胶质母细胞瘤患者,被称为“特殊反应者”,治疗结果超出预期。
在一项新的研究中,将发表在2021年4月20日的在线期刊上PNAS美国加州大学圣地亚哥分校医学院和明尼苏达大学医学院的研究人员提出了胶质母细胞瘤侵袭的一种新的解释:胶质母细胞瘤细胞能够重新编程关键的免疫细胞来促进肿瘤生长,而不是对抗肿瘤。
“这些癌细胞似乎‘洗脑’了我们自己的免疫细胞,并将它们从对抗癌症的细胞转化为促进癌症的细胞,”加州大学圣地亚哥分校医学院病理和医学系教授、该研究的共同高级作者朱迪思·瓦尔纳博士说。“幸运的是,我们已经弄清楚胶质母细胞瘤细胞是如何破坏我们的免疫系统的,现在可以逆转这种细胞版的‘斯德哥尔摩综合征’。”
斯德哥尔摩综合症是一种心理反应,人质或虐待受害者会与绑架者或施暴者产生情感联系。
研究人员通过观察从世界各地900名患者收集的胶质母细胞瘤标本的基因表达谱,开始了他们的研究,试图确定异常反应者之间的任何新的共同点,这些异常反应者被定义为治疗后存活两年以上的胶质母细胞瘤患者。
通过各种先进的分析,他们发现异常应答者的肿瘤样本的一个共同特征是惊人地缺乏小胶质细胞和巨噬细胞——作为哨兵和清道夫的特化免疫细胞,识别和清除异常细胞,包括癌细胞。因此,小胶质细胞和巨噬细胞有望聚集在肿瘤部位。在典型的胶质母细胞瘤样本中,它们可以构成现有细胞的一半以上。
“如果小胶质细胞和巨噬细胞通常能抵御癌细胞,那么更多的小胶质细胞应该能让身体更好地抵御肿瘤,”马军医学博士说,他是密歇根大学医学院神经外科的研究员,也是该研究的共同第一作者。“所以我们期望在特殊反应者中看到更多。然而,我们的发现恰恰相反。”
进一步的研究表明,胶质母细胞瘤细胞具有重编程周围的小胶质细胞和巨噬细胞的能力,否定它们正常的抗癌功能,有利于促进肿瘤生长。换句话说,胶质母细胞瘤肿瘤中大量修复的免疫细胞的存在预示着患者的病情,而较少的免疫细胞(如异常应答者所见)表明预后较好。
Varner说,扭转这种细胞形式的斯德哥尔摩综合征,并可能更有效地治疗胶质母细胞瘤的关键似乎在于一种名为磷酸肌醇-3-激酶γ亚型(PI3Kγ)的蛋白质。PI3Kγ的激活将小胶质细胞和巨噬细胞从抗癌免疫细胞转化为促进癌症生长的人质细胞。
“在我们的动物胶质母细胞瘤模型中,用靶向(和抑制)PI3Kγ的药物治疗持续产生令人印象深刻的持久化疗反应,”共同资深作者、密歇根大学医学院神经外科系主任、加州大学圣地亚哥分校医学院前教员Clark C. Chen医学博士说。
“我们渴望将这些发现转化为人体试验,希望将每个胶质母细胞瘤患者转化为特殊的应答者。”
合著者包括:李洁、李明、古贺知之、Aaron Sarver、徐贝贝、Sanjay Dhawan、宁建芳、朱华、游甘和明尼苏达大学Andrew S. Venteicher;加州大学圣地亚哥分校和明尼苏达大学的Megan M. Kaneda;加州大学圣地亚哥分校的Ryan M. Shepard, Jeremy N. Rich和Christopher K. Glass;Kunal Patel,加州大学洛杉矶分校;加州大学圣地亚哥分校路德维希癌症研究所的Frank Furnari;中国医科大学第一医院吴安华;以及首都医科大学的蒋涛。
这项研究的资金部分来自美国国立卫生研究院(资助ns097449 -01, CA240953-01, CA167426),多丽丝·杜克慈善基金会,桑塔格基金会,Burroughs Wellcome基金,Kimmel学者奖和美国脑肿瘤协会的发现资助。
分享:
了解内情
请继续关注加州大学圣地亚哥分校的最新消息。今天就订阅时事通讯。